Лейкоплакия шейки матки: лечение, причины развития, наиболее результативные методы лечения заболевания
Сегодня существует довольно большое количество разного рода гинекологических патологий, среди которых лейкоплакия шейки матки, лечение которой влияет на способность женщины иметь в будущем здоровых детей.

Содержание:
- Особенности заболевания
- Причины возникновения
- Диагностирование
- Лечение лазером
- Использование народных методов лечения
- Последствия заболевания
Особенности заболевания
ЛШМ входит в группу предраковых. Если не определить ее развитие не начать активное лечение, есть большая доля вероятности того, что через некоторое время у женщины лейкоплакия перейдет в злокачественную опухоль. По данным статистики более чем у 35% женщин именно так и происходит.
В чем же особенность болезни? Поверхность шейки матки выстлана эпителиальным шаром. В здоровом состоянии, он имеет розоватый оттенок и немного слизистую поверхность.
Если же развивается лейкоплакия, эпителий покрывается белым налетом ороговевших клеток. При гинекологическом осмотре хорошо видно, что эпителий верхнего слоя шейки матки покрыт небольшими белыми бляшками с неровной поверхностью.
Опасность ЛШМ заключается в том, что при несвоевременном диагностировании или неверно проведенном курсе лечения она может за короткое время перейти в рак шейки матки.
Причины возникновения
Успешность лечения имеет непосредственную зависимость от установления точной причины заболевания. Специалисты выделяют две основные группы причин развития лейкоплакии ШМ:
- Эндогенные. В эту группу можно отнести слабый иммунитет организма женщины или гормональный сбой функционирования организма. Толчком для гормонального сбоя могут послужить заболевания гипоталамуса, гопофиза или яичников. В результате заболеваний этих органов у женщины начинается такой процесс, как ановуляция, который впоследствии приводит к значительному снижению уровня прогестерона.
- Экзогенные. Данную группу условно можно подразделить на три подгруппы:
- Инфекционные. Заболевания инфекционного характера занимают одно из первых мест среди экзогенных факторов ЛШМ. Вот некоторые из них – кольпит, эктопия, паппиломавирус, цервицит, герпес, хламидиоз и пр. Развитие инфекционных заболеваний приводит к ороговению эпителиальных клеток.
- Травматические или травматические. Причиной возникновения факторов этих двух подгрупп имеют аналогичные причины: выскабливание верхнего слоя матки, аборт, диатермокоагуляция, лечение эрозии шейки матки методом прижигания и пр.
Все вышеперечисленные причины и факторы в результате приводят постепенному ороговению клеток эпителия, выстилающего шейку матки, и развитию лейкоплакии.
Диагностирование
Немаловажным моментом при диагностировании лейкоплакии шейки матки является точное определение ее вида.
Специалисты выделяют такие три основных вида болезни:
- Плоская. Воспалительные очаги в данном случае не возвышаются над поверхностью шара эпителия. Они имеют беловатый оттенок. Как правило, данная форма легко определяется при гинекологическом осмотре пациентки.
- Бородавчатая. Воспаленные уплотненные участки возвышаются над поверхностью внутреннего эпителия. Встречаются случаи, когда у женщины поражается много участков шейки матки, тогда доктор наблюдает поверхность, которая имеет вид чешуи. Диагностировать этот вид ЛШМ несложно. При его лечении обязательным является проведение биопсии.
- Эрозийная. Проявляется в виде беловатых пятен, по краям которых образуется множество мелких трещин или эрозий.
В зависимости от вида и форм проявления заболевания назначается определенный курс лечения болезни. Процесс комплексной диагностики состоит из трех этапов, каждый из которых имеет свои особенности и предназначение:
- Клинический
- Цитологический
- Колькоскопический
Колькоскопия – наиболее результативный и показательный этап диагностики. Он дает максимально точную картинку развития болезни, позволяет установить общую площадь эпителия, который подвергся воспалению. Для его проведения используется специальный вид микроскопа – кольпоскоп, который дает максимальное увеличение.
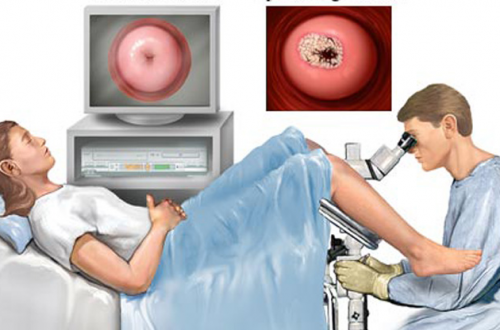
В процессе проведения кольпоскопии зачастую проводят пробу Шиллера. Суть данного теста заключается в постановлении точного диагноза с максимальной долей вероятности.
В процессе данного теста верхний слой эпителия матки при помощи раствора Люголя (3%), в состав которого входит калия йодид, дистиллированная вода и йод, окрашивается. Результатом теста является возможность определения наличия гликогена.
Здоровые участки эпителия приобретает темно-коричневый цвет, а воспаленные – не меняют своей окраски.
Посредством проведения анализа мазков тканей эпителия можно диагностировать болезнь на ранней стадии. Для этого при помощи специального шпателя берется мазок с той части поверхности матки, которая расположена, как можно ближе к влагалищу. В том случае, если есть наличие заболевания, в мазке будет обнаружено повышенное количество дискератоцитов.
Хорошие результаты проведения диагностики можно получить в результате проведения биопсии. Эта процедура подразумевает взятие образца верхнего эпителия шейки матки для проведения его цитологического обследования.
Биопсия помогает определить масштабы пораженного эпителия и установить вид лейкоплакии. Так как эта процедура болезненна, ее проводят под местным обезболиванием.
В последнее время специалистами используется один из наиболее современных методов диагностики лейкоплакии шейки матки – микрокоьпошистероскопия. Кроме того, что она практически безболезненна, с ее помощью можно определить, какой процент эпителия шейки матки поврежден, установить вид заболевания и взять мазки для проведения биопсии максимально прицельно.
Кроме вышеперечисленных методов специалисты также могут назначить женщине проведение таких видов комплексного обследования:
- Общий и биохимический анализы мочи и крови
- Анализ крови на наличие и количество гормонов
- Определение в крови разного рода инфекций
- Цитологическое обследование
- Ультразвуковая диагностика
Каждый из используемых современной медициной методов диагностики дает положительные результаты в определении развития заболевания на ранней стадии.
Лечение лазером
После проведения диагностического комплекса обследования, доктор назначает курс лечения, который в каждом отдельном случае сугубо индивидуальный. Лечение лейкоплакии проводится такими методами:
- Криодеструкция. Использование для удаления пораженных участков эпителия жидкого азота.
- Антибактериальный. Лечение посредством применения медикаментозных препаратов.
- Диатермокоагуляционный. Метод лечения электрическим током.
- Лазерокоагуляция. Использование луча лазера для удаления воспаленных эпителиальных клеток.
Применение лазера в современной медицине имеет преимущество перед другими методами. В первую очередь то, что лечение лазером практически безболезненно, а процесс реабилитации и полного восстановления намного короче. Кроме этого, использование лазерной хирургии не оставляет шрамов или рубцов.
Среди других преимуществ лазерной хирургии можно выделить следующие:
- Высокий уровень эффективности
- Скорость процедуры
- Безопасность
- Асептичность
Лечение лейкоплакии шейки матки лечение лазером проводится при помощи специального сверхточного микроскопа – колькоскоп. Благодаря этому здоровые ткани не затрагиваются, лечение идет на строго необходимую глубину с большой точностью.
Процедуру назначают на 5 – 7 день месячного цикла в амбулатории. После удаления пораженных участков эпителия струб заживляется довольно быстро без образования рубцов.
Лазерный метод лечении ЛШМ состоит из таких этапов:
- Предварительная подготовка. Осмотр специалистом, проведение комплекса диагностических мероприятий и анализов, постановка точного диагноза и определение комплексного лечения.
- Процедура. Посредством низкочастотного луча лазера и колькоскопа прижигаются все поврежденные участки эпителия шейки матки, без повреждения здоровых тканей. На прижженных участках образуется корочка, которая выступает в роли антибактериального барьера. Через несколько дней она самостоятельно отпадает.
- Период реабилитации. В этот период категорически запрещается посещать бани и сауны, отказаться от использования в период менструации тампонов, отказаться от сексуальных отношений на протяжении 30 – 60 дней.
На протяжении периода реабилитации не рекомендуется переутомляться и нервничать. Лучше отказаться от употребления алкоголя.
Нижнее белье должно быть изготовлено из натуральных тканей и не быть слишком обтягивающим. Обязательным условием является строгое соблюдение правил личной гигиены.
Нельзя также не упомянуть и о том, что существуют некоторые противопоказания к использованию лазерной хирургии при лечении лейкоплакии шейки матки:
- Наличие опухолей или новообразований
- Психические болезни
- Развитие соматических патологий
- Беременность и лактация
- Эпилепсия
- Сосудистые заболевания
- Болезни почек или печени
- Нарушение функционирования эндокринной системы и прочее
Использование лазерного луча для лечения ЛШМ – наиболее современный, результативный и эффективный метод.
Использование народных методов лечения
Многие пациентки отдают предпочтение народным методам лечения лейкоплакии. Специалисты считают, что лечение лейкоплакии шейки матки народными средствами возможно только после проведения комплексного обследования женщины и консультации с врачом.
При самостоятельном назначении курса лечения с использованием рецептов народных целителей, возможно, усугубить течение заболевания.

Существуют наиболее популярные народные методы лечения ЛШМ:
- Отвар трав. Взять равные части травы зверобоя и календулы и заварить. Готовый настой используется каждый день для подмываний. Зверобой ускоряет процесс заживления, а календула предупреждает развитие воспалительного процесса.
- Вытяжка масла растений. Существуют уже готовые мази, которые можно купить в аптеках, но у многих женщин они вызывают жжение и другие неприятные ощущения. Поэтому специалисты нередко советуют использовать для лечения лейкоплакии масла растений. Например, хорошие результаты дает использование растительного масла. Им смазывают приготовленный тампон, который вводится во влагалище. Такой метод способствует ускорению процесса регенерации эпителиальных клеток шейки матки, заживлению и предотвращению образования шрамов.
- Самодельные свечи. Для приготовления свечей необходимо взять масло какао, эфирные масла можжевельника и чайного дерева, прополис, витамин А и настойку календулы. Все смешать в определенных пропорциях и придать смеси форму свечей для вагинального использования. Курс их использования длиться не больше 10 дней. В данном случае обязательно следует учитывать индивидуальную непереносимость одного из компонентов самодельных свечей.
- Мазь. Для ее приготовления потребуется масло пальмовое, настойка календулы, глицерин, прополис, настойка эвкалипта, витамин А. Все смешать и растопить на водяной бане. Затем готовую смесь остудить в холодильнике. Готовую мазь использовать путем нанесения на пораженные участки до полного выздоровления.
- Деготь березы. Средство можно использовать, как для внешнего, так и для внутреннего нанесения. Количество дегтя постепенно увеличивать и довести его до 20 капель. Наружно деготь при помощи медицинской пипетки наносится на пораженные участки. В некоторых случаях можно его разбавлять теплой водой в таком же количестве. Но использование этого средства категорически противопоказано тем женщинам, которые страдают на заболевание почек или ЖКТ. Такой метод рекомендуется лишь раз в год на протяжении не больше 19 дней.
- Спринцевание. Для этого используются настойки таких трав, как тысячелистник, зверобой, календула, ромашка, эвкалипт, хвощ и другие. Их можно смешивать в произвольных количествах или использовать самостоятельно. Приготовить настой и остудить его. При спринцевании следует вводить спринцовку очень аккуратно, дабы не повредить еще незажившую поверхность эпителия шейки матки. Этот метод можно использовать, как самостоятельно, так и в сочетании с любым другим. Результативность от этого не снижается.
- Уксусная эссенция. Этот метод известен уже много лет и дает эффективный результат. Для его использования смешивается несколько капель эссенции и 0, 5 литров теплой воды. Такой водой выполняется спринцевание два раза в сутки. Курс лечения длится на протяжении 30 – 40 дней.
Каждый из вышеперечисленных способов народных средств хорошо известен и пользуется популярностью у пациенток. Но ни в коем случае нельзя пренебрегать предварительной консультацией специалиста.
Последствия заболевания
Ни для кого не секрет, что, если приступить к лечению лейкоплакии на ранней стадии ее развития, результат будет намного эффективнее и курс лечения будет намного короче. В противном случае недуг может перейти или в хроническую форму, или в раковое образование.
При неправильно выбранном методе лечения ЛШМ не только не уничтожит воспаленные клетки эпителия шейки матки, но может спровоцировать нарушение менструального цикла женщины, ухудшит ее общее самочувствие, нарушит привычный образ жизни, а также может привести к бесплодию пациентки.
Дабы избежать развития этого опасного заболевания, специалисты рекомендуют вести здоровый образ жизни, не злоупотреблять алкоголем. Немаловажное значение в профилактике лейкоплакии ШМ имеет правильное и сбалансированное питание. Женщине необходимо кушать пищу, богатую витаминами, необходимыми для нормального функционирования ее организма.
Нельзя ни в коем случае пренебрегать ежегодным профилактическим медицинским осмотром. Даже, если специалист и обнаружит ЛШМ, можно начать лечение на ранней стадии развития болезни.
Курс лечения будет эффективным только в том случае, если пациентка будет полностью соблюдать рекомендации лечащего врача. После реабилитационного периода, как правило, женщина полностью восстанавливается и выздоравливает. Будьте здоровы!
Подробнее о лейкоплакии шейки матки рассказывает Елена Малышева на видео:
- Блог пользователя - warwara
- Для комментирования войдите или зарегистрируйтесь
Статьи для Твоего здоровья
- Удаление эрозии шейки матки современными методами
- Радиохирургия шейки матки безопасна даже для нерожавших женщин
- Беспокоит боль при мочеиспускании после прижигания шейки матки
- Аспират эндометрия - обследование матки
- Прививка против рака шейки матки – не все так однозначно
- Если обнаружены коккобациллы в мазке
- Эндометриоз шейки матки и его лечение
- C какого дня можно определить беременность
- Инструкция свечей с облепиховым маслом
- Лучевая терапия рака шейки матки
- Сколько дней длятся выделения после выкидыша?
- Олигоспермия и ее лечение





Re: Лейкоплакия шейки матки: лечение, причины развития, ...
Мне удаляли радиоволновым методом. Болезни предшествовала эрозия, с которой боролась не один год, а до этого был букет ИППП. В общем, я верю в такую теорию, что всеми этими кистами и бляшками органы пытаются защитить себя от инфекции. Так что поиск инфекции через мазок на бак анализ - это первым делом!
Re: Лейкоплакия шейки матки: лечение, причины развития, ...
Всем же эрозию лечат прижиганием, и мне лечили. А если это опасный метод, настолько, что может вызвать рак, зачем же его используют? Неужели ничего умнее нельзя придумать? А то может не лечение получиться, а усугубление.